Термин "мегаколон" означает увеличение диаметра толстой кишки по сравнению с нормой. Обычно это сопровождается удлинением (так называемый "мегадолихоколон"). Расширение кишки может быть врожденным или приобретенным, но в любом случае оно приводит к запорам и существенно влияет на качество жизни пациента.
Анатомо-физиологические основы патологии
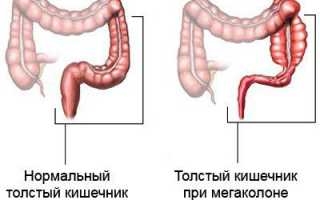
Толстая кишка является последней частью желудочно-кишечного тракта человека. Ее длина составляет около двух метров, и она состоит из трех основных частей: слепой кишки, ободочной кишки (восходящей, поперечной, нисходящей и сигмовидной) и прямой кишки, которая заканчивается анусом.
В толстую кишку поступает около 2 литров кашицеобразного содержимого из предыдущих отделов ЖКТ. Здесь происходит процесс всасывания воды и электролитов, формирование окончательного стула из остатков непереваренной пищи и его выведение наружу.
Каловые массы задерживаются в прямой кишке с помощью сфинктера. Когда стенки кишечника растягиваются до определенного уровня, рецепторы посылают сигналы в головной мозг, и сфинктер расслабляется, позволяя калу выйти через анус. В норме у человека стул происходит каждые 24-48 часов. Запором считается более редкая и затрудненная дефекация.
Диаметр толстой кишки у здорового человека не превышает 8 см в восходящей ободочной кишке и 6 см в поперечной ободочной кишке. При мегаколоне происходит хроническое расширение просвета и утолщение стенок кишечника. Это приводит к нарушению двигательной функции, постоянному метеоризму, болям в животе и задержке стула.
Мегаколон характеризуется стойким запором. Дефекация происходит через 10-14 и более дней с выделением твердых фекалий, объем которых значительно превышает их количество у здорового человека.
Причины возникновения и механизмы развития
Мегаколон кишечника чаще встречается у мужчин. У детей этот диагноз ставится примерно у одного из пяти тысяч. В проктологии наиболее распространена классификация, которая выделяет несколько видов мегаколона. В первую группу входят запоры при врожденном и идиопатическом мегаколоне. В эту группу входят болезнь Гиршпрунга (аганглиоз), ахалазия прямой кишки (отсутствие мышечного расслабления) и идиопатический мегаколон без выясненной причины. Во вторую группу входят запоры при приобретенном (симптоматическом) мегаколоне, который может быть механическим (вследствие опухолей, копролитов, стриктур и т.д.), психогенным, неврогенным, эндокринным, метаболическим и токсическим. Этиология и патогенез мегаколона зависят от его вида.
Аганглиоз толстой кишки был впервые описан датским клиницистом Гиршпрунгом в позапрошлом веке. Этот вид мегаколона возникает из-за врожденного отсутствия нервных узлов (ганглиев) в прямой, части ободочной или во всей толстой кишке. Дилатация всегда сопровождается увеличением длины и толщины стенки кишечника. Диагноз врожденного мегаколона можно предположить у ребенка, который страдает хроническими запорами, если при пальцевом исследовании прощупываются каловые массы в растянутом животе, а прямая кишка оказывается свободной от фекалий.
Идиопатический вид мегаколона является вторым по частоте. У детей этот вид начинается до года жизни и проявляется недержанием кала из-за дилатации сигмы и прямой кишки. У взрослых расширена вся ободочная кишка. У стариков также может быть недержание кала из-за снижения тонуса прямокишечного сфинктера, хотя при этой патологии он обычно повышен. При идиопатическом мегаколоне стойкий запор в течение многих лет является единственным подтверждением диагноза.
Ахалазия кишки характеризуется сильным сужением просвета конечного отдела прямой кишки, перед которым накапливается большое количество фекальных масс. Это может привести к дилатации вышерасположенных участков и образованию копролитных конгломератов, которые создают угрозу для образования язв, прободения кишечной стенки и перитонита. Периодически может развиваться парциальная непроходимость кишечника.
Обструктивный тип мегаколона обусловлен наличием механических преград для прохождения каловых масс по кишке. Они вызывают стимулирование перистальтики и гипертрофию мышечных структур в кишечной стенке вышерасположенных отделов. Постепенно наступает декомпенсация, которая проявляется ослаблением тонуса, дилатацией части кишечника и развитием дистрофических и склеротических изменений. Факторы обструкции могут быть органическими (врожденные стенозы или атрезия анального канала, сдавление кишечника извне, закупоривание просвета копролитами, наличие злокачественного новообразования, эндометриоз, стриктуры) или функциональными (рефлекторное расстройство опорожнения кишечника под влиянием боли, психические расстройства).
Психогенный запор развивается в результате расстройства психического здоровья или неряшливости. Пациенты с психогенным мегаколоном игнорируют кишечные позывы, что приводит к прогрессированию копростаза и развитию непроходимости кишечника. Неврогенный мегаколон встречается при органических патологиях нервной системы, таких как менингоэнцефалит. Эндокринный вариант мегаколона связан с патологиями желез внутренней секреции, такими как кретинизм, микседема, беременность или сахарный диабет. Токсический мегаколон может быть вызван систематическим приемом некоторых лекарств или отравлением свинцом.
Клинические проявления
Симптоматика различных вариантов заболевания имеет общие черты. Наиболее серьезными формами болезни являются патология Гиршпрунга, обструктивный и идиопатический мегаколон кишечника.
Основные признаки, которые могут использоваться для дифференциальной диагностики от других заболеваний:
-
Постоянные запоры, отсутствие стула в течение 2-3 недель. При врожденном аганглиозе самостоятельная дефекация вообще отсутствует. При идиопатическом варианте запоры возникают периодически.
-
Вздутие живота, газообразование и метеоризм. Для функционального копростаза характерно вздутие только после продолжительной задержки стула. При патологии Гиршпрунга метеоризм носит упорный характер и не проходит даже после отхождения каловых масс.
-
Болевые ощущения в животе. Они обычно постоянные. По мере накопления каловых масс они становятся схваткообразными и интенсивность усиливается, достигая приступообразных болей, подобных при кишечной непроходимости. После отхождения кала сила болевых ощущений снижается на несколько дней.
-
Признаки интоксикации. Могут возникать тошнота, слабость, ухудшение аппетита и похудение.
-
Увеличение объема живота и асимметрия из-за расширения преимущественно одной части ободочной кишки.
В течение болезни выделяются три стадии: полная, неполная компенсация и декомпенсация. К сожалению, взрослые обычно обращаются к врачу на 2 или 3 стадии, когда слабительные и очистительные клизмы уже не помогают.
Как ставится диагноз мегаколона
При первичном приеме у врача обследование живота позволяет выявить характерные симптомы:
- Визуальный осмотр показывает активность кишечника, особенно она заметна в стадии декомпенсации;
- При выстукивании врач обнаруживает шум, напоминающий звук воды;
- При пальпации живота определяется скопление каловых масс в сигмовидном отделе кишечника и немного выше.
Пациентам, страдающим от упорных запоров, после внешнего осмотра проводится пальцевая ректальная диагностика. При патологии Гиршпрунга прямая кишка остается свободной, а при идиопатическом варианте она заполнена калом. Дополнительные методы исследования включают:
- Аноскопия – осмотр терминального отдела ЖКТ от ануса до глубины 10 см, позволяет обнаружить наличие узлов, трещин, свищей и других патологий;
- Ректороманоскопия – эндоскопический осмотр прямой и частично сигмовидной кишки на глубину до 30 см;
- Колоноскопия – осмотр всего толстого кишечника для выявления опухолей, полипов, дивертикулов, язв, кишечной непроходимости, а также для взятия материала для биопсии;
- Ирригоскопия – рентгеновское исследование с использованием бария, помогает обнаружить резкий переход от нормальной к расширенной части кишечника, утолщение его стенки и наличие каловых камней;
- Полнослойная биопсия – проводится у взрослых пациентов для подтверждения наличия или отсутствия нервных узлов (ганглиев).
Необходимо провести дифференциальную диагностику с другими заболеваниями, которые также сопровождаются запорами. В первую очередь, это синдром раздраженного кишечника, хронический колит, дивертикулы в стенке толстой кишки, онкология и долихосигма (удлиненный сигмовидный отдел). Обычно точный диагноз удается поставить с помощью ирригоскопии.
Как лечится патология
Лечение расширения кишечника можно провести с помощью консервативных или хирургических методов. Однако, в случае аганглиоза Гиршпрунга и обструктивного копростаза, консервативные методы не рекомендуются, и требуется операция.
Хирургическое вмешательство включает в себя удаление пораженной части кишки и устранение механических препятствий. Для идиопатического и других видов расширения кишечника, консервативные методы могут помочь уменьшить его диаметр. Клинические рекомендации включают:
- Диета, включающая больше грубых пищевых волокон, таких как отруби, овощи и фрукты.
- Развитие рефлекса опорожнения кишечника через 2-3 дня.
- В случае токсического расширения кишечника, необходимо отменить или заменить лекарства.
- Применение биопрепаратов для восстановления микрофлоры кишечника.
- Рациональное применение слабительных солей.
- Использование прокинетических средств, таких как цизаприд и тримебутин.
- Подкожное введение прозерина.
- Физиотерапия, массаж и лечебная физкультура.
Все назначения должны осуществляться врачом, исходя из вида и стадии заболевания, а также особенностей организма пациента.
Если пациент постоянно жалуется на запоры, это может быть признаком расширения кишечника. Длительное задержание каловых масс может привести к образованию камней, развитию пролежней, язв, прободению стенки кишки и перитониту. Поэтому, если домашние методы лечения запора не помогают, необходимо обратиться к врачу для выяснения причины и ее устранения.
Что вы думаете о данной статье?
Частые вопросы
Какие виды мегаколона кишечника существуют?
Существуют два основных вида мегаколона кишечника: первичный и вторичный. Первичный мегаколон кишечника, также известный как идиопатический мегаколон, является врожденным состоянием, вызванным аномалией нервной системы. Вторичный мегаколон кишечника возникает в результате других заболеваний или состояний, таких как хронический запор, болезнь Хиршпрунга или некоторые неврологические нарушения.
Каковы причины развития мегаколона кишечника?
Причины развития мегаколона кишечника могут быть различными. В первичном мегаколоне кишечника причиной является нарушение развития нервной системы, которое может быть генетическим или врожденным. Во вторичном мегаколоне кишечника причиной могут быть хронический запор, болезнь Хиршпрунга, некоторые неврологические нарушения или длительное использование некоторых лекарственных препаратов.
Как лечится мегаколон кишечника?
Лечение мегаколона кишечника зависит от его причины и тяжести. В некоторых случаях может потребоваться хирургическое вмешательство для удаления пораженного участка кишечника или для создания альтернативного пути для стула. В других случаях могут применяться лекарственные препараты для улучшения функции кишечника и устранения симптомов. Важно обратиться к врачу для определения наиболее эффективного метода лечения в каждом конкретном случае.
Полезные советы
СОВЕТ №1
Обратитесь к врачу-гастроэнтерологу для диагностики и определения вида мегаколона кишечника. Только специалист сможет провести необходимые исследования и поставить точный диагноз.
СОВЕТ №2
При мегаколоне кишечника особенно важно следить за своим пищевым рационом. Рекомендуется употреблять пищу, богатую клетчаткой, чтобы предотвратить запоры и улучшить перистальтику кишечника. Включите в свой рацион овощи, фрукты, цельнозерновые продукты и орехи.
СОВЕТ №3
При мегаколоне кишечника важно избегать пищи, которая может вызвать газообразование и вздутие живота. Исключите из своего рациона продукты, такие как газированные напитки, бобовые, капусту и сладости, содержащие сахарные алкоголи.