Хроническая бессонница представляет собой длительное состояние, когда засыпание и сон нарушены. Люди, страдающие от бессонницы, не могут полноценно отдохнуть, что может привести к развитию других заболеваний.
Что такое хроническая инсомния?
Чаще всего хроническое нарушение сна развивается после стрессовых ситуаций. При психологическом стрессе причинами становятся личные переживания, а при биологическом – начало или обострение сложного заболевания. Из-за большого напряжения на нервную систему сначала возникают случаи кратковременной бессонницы, а затем она переходит в хроническую форму, если стрессовая ситуация не разрешается.
Врачи диагностируют хроническую бессонницу, когда состояние нарушения сна длится более 3 недель. Бессонница определяется как затруднение засыпания (сон не наступает в течение 30 минут после ложения в постель) и низкая эффективность сна (отношение времени сна к времени, проведенному в кровати). Нормальная эффективность составляет 85%, а если она ниже, это указывает на наличие патологии. Ночное бодрствование, связанное с работой, не относится к бессоннице.
Для правильного определения диагноза и назначения соответствующего лечения необходимо обратиться к врачу-сомнологу.
Причины хронической бессонницы
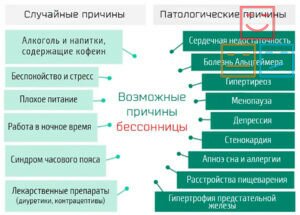
- Первичная форма – это бессонница, которая возникает из-за нервных проблем. Она может быть результатом ожидания важных событий или переживания конфликта. Часто первичная инсомния возникает при смене места жительства или перелетах через несколько часовых поясов.
- Вторичная форма – это бессонница, которая является симптомом других заболеваний. Она может возникать из-за физических (соматических) или психических проблем. Вторичная инсомния часто сопровождает заболевания щитовидной железы, онкологические заболевания, травмы головного мозга, проблемы с мочеполовой системой и т.д.
Вторичная бессонница может быть связана с болевым синдромом или быть результатом недостатка гормонов, которые регулируют процессы торможения в центральной нервной системе.
Инсомнию также может вызывать прием лекарств, которые влияют на работу нервной системы:
- противоотечные препараты;
- гормональные препараты;
- респираторные препараты (например, теофиллин);
- антидепрессанты;
- противосудорожные препараты и другие.
Одной из частых причин вторичной бессонницы являются депрессия, тревожность и прием успокаивающих препаратов (бензодиазепины).
Переход от отдельных случаев бессонницы к хронической форме может быть вызван излишним вниманием к ожиданию сна. Это мучительное состояние, которое лишает отдыха, создает дополнительное напряжение для нервной системы. Каждый вечер у тех, кто страдает от инсомнии, возникает беспокойство о том, что они не смогут заснуть снова. Вместо расслабления и замедления, что способствует быстрому засыпанию и полноценному сну, происходят процессы напряжения и возбуждения. Иногда нарушение сна может быть вызвано только этой причиной.
Лечение хронической бессонницы
Перед началом лечения самой бессонницы врачам потребуется определить причину. При возникновении первичной формы, лечение будет направлено на коррекцию нарушения сна. Однако, при наличии вторичной бессонницы, необходимо сначала устранить патологии, которые привели к ее развитию. В этом случае, инсомния вторичного типа, продолжающаяся более 3 месяцев, начинает развиваться как самостоятельное патологическое состояние. Она не исчезает после излечения основного заболевания.
Для лечения бессонницы применяются медикаментозные и немедикаментозные методики. Наиболее эффективным является комплексное лечение, включающее оба подхода.
Когда речь идет о хронической бессоннице, важно не принимать медикаменты самостоятельно. Даже препараты, которые можно приобрести без рецепта врача, должны быть назначены и приниматься в указанной дозировке. Лечение хронической бессонницы с помощью снотворных препаратов менее эффективно, чем устранение кратковременных случаев.
При назначении лекарств врачи обязательно соблюдают определенные правила. Это включает минимальную дозировку, использование разных препаратов поочередно, короткий курс приема, постепенное снижение дозы и отмена препаратов, а также предотвращение эффекта отмены после прекращения приема лекарств.
Из-за сложности лечения патологии сна, терапия требует постоянного контроля со стороны специалиста. Все препараты назначаются индивидуально, в зависимости от причины нарушения сна и реакции организма.
Чаще всего медикаменты назначаются при первичной форме бессонницы, если сеансы психотерапии не приносят должного эффекта. Для ускорения засыпания могут быть назначены препараты Золпидем и Залеплон. Для устранения эпизодов ночного пробуждения рекомендуется принимать бензодиазепины.
Продолжительность действия препаратов выбирается исходя из времени пробуждения пациента. Если проблемы со сном возникают в первой половине ночи, назначаются препараты с коротким сроком действия. Если пациент просыпается во второй половине ночи, ему рекомендуется принимать препараты со средним сроком действия.
Бензодиазепины имеют недостатки, такие как быстрое привыкание к ним и наличие побочных эффектов, таких как сонливость и амнезия. Чаще всего назначаются более безопасные препараты, такие как циклопирролоны (Зопиклон и др.) или имидазопиридины (Золпидем и др.). Для нормализации циркадного ритма сна используются адаптогены, например, препараты мелатонина.
Помимо медикаментозного лечения, сопровождающие рекомендации по гигиене сна и немедикаментозные методы также играют важную роль в лечении хронической бессонницы. Врач должен подробно объяснить пациенту, что делать при наличии этого состояния.
Рекомендации включают исключение употребления алкоголя и курения, избегание переедания и ложение без голода. Также рекомендуется прекратить интенсивную умственную активность за час до сна и заняться спокойными занятиями. Физическая активность должна быть прекращена за 2-4 часа до сна, а дневной сон не рекомендуется.
Если засыпание не наступает в течение 15 минут, рекомендуется встать и заняться спокойными делами. Через примерно 30 минут можно повторить попытку заснуть. Часто к этому времени человек уже начинает чувствовать сонливость.
Для устранения тревожных ожиданий и предубеждений относительно сна, пациенту могут быть назначены сеансы когнитивной терапии. В ходе такой терапии пациент учится правильно оценивать свою потребность во сне, отказывается от стремления обязательно заснуть и не придает этому излишнюю значимость.
Когнитивная терапия не сочетается с медикаментозным лечением и назначается только в случае, если остальные методы не приводят к желаемому результату.
Кроме того, существуют немедикаментозные методы лечения бессонницы, такие как физиотерапия. Она включает в себя такие методы, как электрофорез со снотворными препаратами, гальванизацию, дарсонвализацию, кислородную терапию, ароматерапию и различные виды массажа.
Прогноз и профилактика
Прогноз заболевания при своевременном начале лечения благоприятен. При правильно подобранном индивидуальном курсе лечения пациент постепенно начинает легче засыпать. Следуя рекомендациям по соблюдению гигиены сна, он может больше никогда не столкнуться с проявлениями патологии.
Для предотвращения хронического нарушения сна необходимо обратиться к врачу при частых случаях временного расстройства.
Своевременное начало лечения не допустит острой кратковременной бессонницы перейти в хроническую форму.
Частые вопросы
Какие методы лечения хронической бессонницы считаются эффективными?
Эффективными методами лечения хронической бессонницы являются когнитивно-поведенческая терапия, фармакотерапия, регулярная физическая активность, релаксационные техники, соблюдение режима сна и гигиены сна, а также использование натуральных снотворных трав и препаратов.
Как работает когнитивно-поведенческая терапия при лечении хронической бессонницы?
Когнитивно-поведенческая терапия при лечении хронической бессонницы направлена на изменение негативных мыслей и поведенческих привычек, которые могут способствовать бессоннице. Через различные техники, такие как когнитивная переструктуризация, релаксация и контроль за сном, пациенты учатся улучшать свои мысли и привычки, что помогает им достичь более качественного и продолжительного сна.
Какие натуральные снотворные травы и препараты могут помочь при хронической бессоннице?
Некоторые натуральные снотворные травы, такие как валериана, пустырник, мелисса и хмель, могут помочь улучшить качество сна при хронической бессоннице. Кроме того, существуют натуральные препараты на основе мелатонина, который является гормоном сна, и магния, который помогает расслабиться и улучшить сон.
Полезные советы
СОВЕТ №1
Установите регулярный режим сна. Постарайтесь ложиться и вставать в одно и то же время каждый день, даже в выходные. Это поможет вашему организму настроиться на определенные часы сна и пробудит вас более свежим и отдохнувшим.
СОВЕТ №2
Создайте спокойную и комфортную атмосферу в спальне. Избегайте яркого освещения, шума и других раздражителей. Поставьте температуру в комнате на уровне, который вам комфортен. Используйте удобное постельное белье и подушки, чтобы обеспечить оптимальную поддержку для вашего тела.
СОВЕТ №3
Ограничьте потребление кофеина и алкоголя. Кофеин может оставаться в организме до 6 часов, поэтому старайтесь не употреблять его после полудня. Алкоголь, хотя и может помочь заснуть быстрее, негативно влияет на качество сна и может привести к пробуждениям в середине ночи.